급성 단순 신우신염
국내에서는 요로감염의 일차 치료 항생제인 amoxicillin, trimethoprim-sulfamethoxazole(TMP-SMX), cephalosporin 등이 사용되어 왔으나 이들 항생제에 대한 내성이 증가하면서 상대적으로 내성률이 낮고 경구 사용이 가능한 flurooquinolone계 항생제의 처방이 증가하고 있다.1-3 그러나 근래에 들어 flurooquinolone계 항생제의 내성도 증가하고 있어 이에 대한 평가와 대비가 요구되고 있는 실정이다.
역학
국내 급성 신우신염의 연간 유병율은 1997년 1월 1일부터 1999년 8월 30일까지 국민 건강 보험 자료를 이용한 보고에서 인구 만명 당 35.7명으로 여성에서 59.0명, 남성에서 12.6명으로 여성에서 높은 유병률을 보이고 있다. 인구 만명 당 여성에서 9.96명, 남성에서 1.18명이 입원치료를 받는 것으로 보고되었으며 여성에 있어 급성 신우신염은 15세 이후 25세까지 급격한 유병률 증가를 보이며 25세 이후 80세까지는 안정상태를 유지하며 남성에 있어서는 연령이 증가할수록 증가하는 양상을 보인다.4 2007년 보고에 따르면 남성의 경우 60대 이상이 38.1% 여성의 경우 20-30대가 38.6%로 호발연령을 보고하였다.5 자료가 제한적이기는 하나 급성 신우신염의 재발은 인구 만명 당 7명이다. 평균 치료기간은 8.4일로 외래환자에서 7.2일 입원 환자에서 14.1일로 평균 재원기간은 7.9일이었으며 사망률은 인구 천명에 1.2명으로 남성 2.0명 여성 1.0명으로 보고되었다.4 단순 급성 신우신염의 경우 2010년부터 2011년까지 국내 다기관 연구에 따르면 평균 나이는 43세로 남녀비가 1:14.4로 보고하였다.6
진단
임상 진단
급성 신우신염은 신우-신배와 신간질의 급성 세균 감염에 의한 요로감염증으로 옆구리 통증, 오심, 구토, 38도 이상 발열의 임상 증상을 보이며, 빈뇨, 배뇨통, 잔뇨감, 육안적 혈뇨 등의 급성 방광염에서 보이는 배뇨 증상이 나타날 수 있다. 그러나 배뇨 증상없이 고열을 동반한 신체 검사상 늑골척추각압통을 보일 수 있다.7 이러한 이유로 고열과 옆구리 통증만으로 급성 신우신염을 임상 진단하기에는 어려움이 있으며,8 추가적인 검사를 요한다.
급성 신우신염이 의심되는 모든 환자의 경우 합병 인자가 있는 복합 급성 신우신염 여부를 파악하여야 하며, 가장 중요한 방법 중 하나는 병력 청취이다. 단순 급성 신우신염과 복합 급성 신우신염에 대한 구분은 이에 따른 항생제 선택 및 투여 기간, 그 밖의 치료 필요 여부가 달라지기 때문에 신우신염의 진단 초기 세심한 병력 청취가 필요하다. 하지만 초기 임상증상만으로 단순 혹은 복합 급성 신우신염의 구분이 어려운 경우가 많다. 복합 급성 신우신염을 의심할 수 있는 요인들은 Table 1과 같다.9
Table 1. 복합 급성 신우신염을 의심할 수 있는 요인
| • 방광 내 폴리 도뇨관 유치, 신장 및 요관의 스텐트 유치, 간헐적 자가 카테터 삽입
• 배뇨 후 잔뇨 100mL 이상 • 질병에 의한 요로계의 폐쇄 (방광출구 폐쇄, 신경성 방광, 요로결석, 종양 등) • 방광요관역류, 기타 요로계의 기능적 장애 • 회장을 이용한 요로계의 수술 • 요로계 상피의 화학적 혹은 방사선에 의한 손상 • 수술 중 또는 수술 후의 요로계 감염 • 신부전이나 신장이식, 조절되지 않는 당뇨, 면역저하 등 |
진단 검사
기본 검사로서 소변검사 (시험지검사법)가 추천된다. (LE: 4, GR: C) 요배양검사에서 집락수> 1,000 밀리리터 당 집락형성단위 (CFU/mL)의 요로감염 병원균은 임상적으로 의미 있는 세균뇨로 생각할 수 있다. (LE: 2b, GR: C)
단순 급성 신우신염의 주요 원인균은 E. coli이며, 2000년도부터 2005년까지 2,910명을 대상으로 한 국내 다기관 연구에서 79%가 E. coli에 의한 신우신염으로 보고하였다.10 다른 여러 국내 연구 결과에서 급성 신우신염에 대한 가장 흔한 원인균 역시 E. coli이며, 그 이외에 K. pneumoniae, Proteus mirabilis, Enterococcus균주, Staphylococcus saprophyticus 등이 동정 분리된다.3,10-13 이러한 원인균은 연령에 따라 분포에 차이를 보인다.
부적절한 항생제를 사용한다면 매우 심각한 결과를 초래할 가능성이 있기 때문에 항생제의 비용효과적인 면에서 사용을 촉진시키기 위해서 소변 배양검사과 감수성 검사를 시행해야 한다. (Grade B) 하지만 혈액 배양검사는 꼭 해야하는 것은 아니며 상황에 따라서 시행하여야 한다. (Grade D) 체온이 38도 이상, 백혈구 수치가 4,000 이하 또는 12,000 이상인 경우, 심박수가 90회/분 이상, 호흡수가 20회/분 이상이거나 PaCO2가 32mmHg 이하, 수축기 혈압이 90mmHg 이하이거나 기준치에서 40mmHg 이상으로 떨어질 경우와 같은 상황이 2가지 이상 존재하는 경우 2번 이상 혈액 배양검사를 시행해야 한다.(Grade C)
급성 신우신염의 임상 진단하에 시행한 요배양검사에서 세균의 검출은 46.3-78.8%를 보인다.10,13 원인균이 검출되지 않는 경우는 혈액한천배지 및 MacConkey 한천배지에 접종 후 배양이 되지 않는 감염 혹은 1차 의료기관 혹은 약국 등에서 항생제를 복용한 경우 등을 고려할 수 있다.
혈액검사는 호중구가 많은 비중을 차지하는 백혈구 증가증, 적혈구 침강속도의 증가, C-reactive protein (CRP)의 증가와 함께 신부전이 동반된 경우 혈청 creatinine 수치의 증가가 나타날 수 있으며 creatinine clearance는 감소할 수 있다. 최근 혈중 procalcitonin수치가 CRP와 같은 전통적 혈중 표지자에 비하여 급성 신우신염의 사망률과 패혈증을 예측하는 좋은 표지자가 될 수 있음을 보고하였다.14,15 여성의 단순 급성 신우신염의 경우 혈액 배양 검사가 일차로 권장되지는 않으나,16 초기 복합 급성 신우신염이 의심되는 경우 시행을 고려해야 한다. 또한 치료 72시간 후에도 지속적인 발열, 옆구리 통증의 호소 시 급성 신우신염의 악화 혹은 복합 급성 신우신염을 생각할 수 있으며 이 때에는 혈액 배양 검사에서 양성을 나타날 수도 있다.
영상 검사
요로 막힘이나 신결석과 같은 상부요로질환의 평가를 위해 초음파를 반드시 시행해야 한다. (LE: 4, GR: C) 만약 환자가 치료 72시간 후에도 지속적인 발열을 호소한다면 추가검사로 비조영증강 나선식 전산화단층촬영술(unenhanced helical computed tomography), 배설요로조영(excretoryurography), 또는 dimercaptosuccinic acid(DMSA) 신 스캔을 반드시 고려하여야 한다. (LE: 4, GR: C) 최근 초음파에 비하여 전산화 단층촬영술이 더욱 유용하다는 연구들이 보고되고 있으며 특히 조영증강전산화단층촬영 영상의 신실질 침범 정도에 따른 분류가 신우신염의 중증도 및 예후와 연관성을 보고하였다.17-20
치료 (Table 2)
잘 짜여진 체계적인 연구의 부족으로 단순 급성 신우신염에 대한 치료 계획은 단순 급성 방광염을 야기하는 요로감염 병원균과 항생제 감수성 결과를 바탕으로 경험적 치료를 이용할 수 있다.21 (LE: 4, GR: B) 단순 급성 신우신염의 원인균 중 Staphylococcus saprophyticus는 급성 방광염에 비해 낮은 빈도로 관찰된다. (LE: 4, GR: B)
Table 2. 중증 단순 급성 신우신염에서 권장되는 초기요법
| LE | GR | |
|---|---|---|
| 비경구 fluoquinolone, 지역사회내성률이 10% 미만인 지역 | 1b | B |
| 3 세대 세팔로스포린, Extended-spectrum β-lactamases(ESBL) 내성률이 10% 미만 | 1b | B |
| Aminopenicillin/β-lactamase-inhibitor, 그람양성균 | 4 | B |
| Aminoglycoside 또는 carbapenem, fluoroquinolone 의 내성률이 높고 Extended-spectrum β-lactamases(ESBL) 내성률이 10% 초과 | 1b | B |
* LE: level of evidence, GR : grade
경도 및 중등도 단순 급성 신우신염
경도 및 중등도 단순 급성 신우신염 환자의 경우 10-14일 경구항생제요법이 일차로 권장된다. (Table 4)(LE: 1b, GR: B) 단순 급성 신우신염의 주요 원인균인 E. coli의 일차 치료 항생제로 국외에서는 ampicillin, trimethoprim-sulfamethoxazole, 1세대 cephalosporin 등이 권장되나, 국내에서는 높은 내성률을 보이고 있다. (Table 3) 국내 단순 급성 신우신염환자의 항생제의 E. coli에 대한 내성률은 ampicillin(62.3%), trimethoprimsulfamethoxazole(36.7-37.2%), 1세대 cephalosporin(33.9-58.3%)로 높게 보고되고 있어 단순 급성 신우신염 환자의 일차 약제로 적절하지 않다.10,13 Flurooquinolone계 항생제는 지역사회내성률이 10% 내외인 지역에서는 fluoroquinolone을 일차치료로서 사용할 수 있다.22 (LE: 1b, GR: A) 국내의 경우 fluoroquinolone(6.9-12.9%) 및 3세대 cephalosporin(ex.cefotaxim: 0.8-10.2%)계 항생제의 내성률은 10% 내외로 보고 되고 있다.10,13 만약 fluoroquinolone용량을 증량한다면 치료기간을 5일까지 단축할 수도 있으나 (LE: 1b, GR:B),23,24 fluoroquinolone 저항성 대장균(fluoroquinolone-resistant E. coli)의 전세계적인 발현양상을 고려할 때, 초기 고용량의 fluoroquinolone의 사용은 제한적으로 투여되어야 한다.
Table 3. 항생제 감수성(%)5
| AP | SAM | AK | GM | TOB | CIP | LFX | SPT | |
|---|---|---|---|---|---|---|---|---|
| Antibiotic sensitivity of E. coli and Klebsiella pnemoniae | ||||||||
| E. coli | 27.2 | 77.1 | 92.1 | 75.5 | 83.7 | 79.0 | 67.4 | 44.7 |
| K.pnuemoniae | 43.2 | 63.5 | 98.1 | 97.2 | 97.3 | 88.3 | 66.7 | 85.6 |
| Antibiotic sensitivity of Gram (-) organisms between 2000 and 2004 | ||||||||
| 2000 yr | 38.5 | 79.3 | 91.7 | 83.1 | 85.3 | 80.2 | 67.5 | 59.0 |
| 2004 yr | 18.9 | 74.4 | 95.4 | 72.1 | 79.1 | 76.7 | 65.5 | 38.1 |
Comparison between E. coli and K. pnuemoniae (p<0.05). Comparison between 2000 and 2004 yr (p<0.05).
AP, ampicillin; SAM, ampicillin/sulbactam; GM, gentamycin; AK, amikacin; TOB, tobramycin; CIP, ciprofloxacin; LFX, levofloxacin; SPT, trimetoprim/sulfamethoxazole.
Cefpodoximeproxetil, cefuroxime 및 ceftibuten과 같은 3세대 cephalosporin은 대체 약물로 사용될 수 있으나(LE: 1b, GR: B),23,25,26 현재까지 보고된 바에 따르면 임상적으로 ciprofloxacin과 동등한 효과를 보이지만, 세균학적, 효과적 측면은 입증되지 못하였다. Cotrimoxazole에 대한 지역사회 내성률이 대부분의 지역에서 10% 초과임을 고려할 때 경험적 요법으로 사용하기에는 적절하지 않으나 항생제 감수성 검사에서 내성을 보이지 않는 경우 사용할 수 있다.27 (LE: 1b, GR: B) Co-amoxiclav는 일차치료약제로서 추천되지 않으나 (LE: 4, GR: B) 항생제 감수성 검사에서 그람양성균주가 배양된다면 치료제로 선택 될 수 있다. (LE: 4, GR: C) Fluoroquinolone의 내성률이 높고 Extended-spectrum βlactamases(ESBL) 내성률이 10% 초과 지역에서는 aminoglycoside 또는 carbapenem을 항생제 감수성 검사 결과 보고시까지 일차 치료로서 이용할 수 있다. (LE: 4, GR: B)
중증 단순 급성 신우신염
오심과 구토 같은 전신증상으로 인하여 경구투여가 불가능한 중증 단순 급성 신우신염 환자에서는 초기치료로서 비경구요법 항생제 투여를 고려해야만 한다. (Table 4) 입원치료는 진단검사에서 복합요인이 의심되거나 또는 환자가 패혈증의 임상양상으로 보인다면 반드시 고려되어야 하며 (LE: 4, GR: B), 증상이 호전된 후 경구요법으로 전환할 수 있고 이후 최소 1-2주간의 치료가 지속되어야 한다. (LE: 1b, GR: B)
Table 4. 폐경전 여성에서 단순 급성 신우신염의 초기 경험요법
I. 경구요법: 경도 및 중등도 단순 급성 신우신염
| 항생제 | 용량 | 치료기간 | 참고문헌 |
|---|---|---|---|
| Ciprofloxacin1) | 500-750mg bid | 7-10일 | Talan DA, et al22 |
| Levofloxacin1) | 250-500mg qd | 7-10일 | Richard GA, et al28 |
| Levofloxacin | 750mg qd | 5일 | Klausner HA, et al23
Peterson J, et al24 |
| 대체약제 (임상적으로 fluoroquinolone 과 동등한 효과를 보이지만, 세균학적 효과 동등 성은 입증되지 못함) | |||
|---|---|---|---|
| Cefpodoxime
proxetil |
200mg bid | 10일 | Cronberg S, et al25 |
| Ceftibuten | 400mg bid | 10일 | Peterson J, et al24 |
| 항생제 감수성 검사가 시행된 경우 (일차 치료로는 적절하지 않음) | |||
|---|---|---|---|
| Trimethoprimsulphamethoxazole | 160/800mg bid | 14일 | Rubin US, et al29 |
| Co-amoxiclav2),3) | 0.5/0.125g tid | 14일 | |
| * 1) 저용량은 연구되었으나 고용량은 전문가의 견해, 2) 단순 급성 신우신염의 치료로서 단독사용 연구는 없음, 3) 그람양성균에서 주로 사용 | |||
II. 비경구요법: 중증 단순 급성 신우신염
증상이 호전된 후 표 4-1의 경구요법으로 전환할 수 있으며 1-2주간 치료를 지속한다.
본 표에서는 용량만 표기
| 항생제 | 용량 | 참고문헌 |
|---|---|---|
| Ciprofloxacin | 400mg bid | Talan DA, et al22 |
| Levofloxacin1) | 250-500mg qd | Richard GA, et al28 |
| Levofloxacin | 750mg qd | Klausner HA, et al23 |
| 대체약제 | ||
|---|---|---|
| Cefotaxime2) | 2g tid | |
| Ceftriaxone1),4) | 1-2g qd | Wells WG, et al30 |
| Ceftazidime2) | 1-2g tid | Mouton YJ, et al31 |
| Cefepime1),4) | 1-2g bid | Giamarellou H, et al32 |
| Co-amoxiclav2),3) | 1.5g tid | |
| Piperacillin/tazobactam1),4) | 2.5-4.5g tid | Naber KG, et al33 |
| Gentamicin2) | 5mg/kg qd | |
| Amikacin2) | 15mg/kg qd | |
| Ertapenem4) | 1g qd | Wells WG, et al30 |
| Imipenem/cilastatin4) | 0.5/0.5g tid | Naber KG, et al33 |
| Meropenem4) | 1g tid | Mouton YJ, et al31 |
| Doripenem4) | 0.5g tid | Naber KG, et al34 |
| 1) 저용량은 연구되었으나 고용량은 전문가의 견해, 2) 단순 급성 신우신염의 치료로서 단독사용 연구는 없음, 3) 그람양성균에서 주로 사용, 4) 단순 급성 신우신염 및 복잡성 요로감염 동일 권고안 | ||
추적관찰
무증상환자에서 추적 관찰을 위한 소변검사나 소변배양검사는 추천되지 않으나 (LE: 4,GR: C), 단순 급성 신우신염이라 하여도 복합 요로감염의 위험 인자 (Table 1)가 의심되는 경우 추적 관찰을 시행할 수 있다. 여성에서 단순 급성 신우신염 진단 후 치료 시작 3일 이내에 증상호전을 보이지 않는 경우 또는 2주 이내 증상소실이 없거나 재발한 경우 소변배양검사 및 항생제 감수성 검사, 그리고 신장초음파, 전산화 단층촬영술, 신스캔 등을 반드시 시행한다. (LE: 4, GR: B) 비뇨기계에 기능적 구조적 이상이 없는 환자의 경우, 초기사용 항생제 내성균이 의심된다면 소변배양검사 결과를 바탕으로 대체 항생제를 투여하여야 한다. (LE: 4, GR: B) 동일한 병원균에 의한 단순 급성 신우신염의 재발시 반복되는 신우신염을 유발할 수 있는 요인에 대한 재평가를 시행하여야 한다. (LE: 4, GR: C)
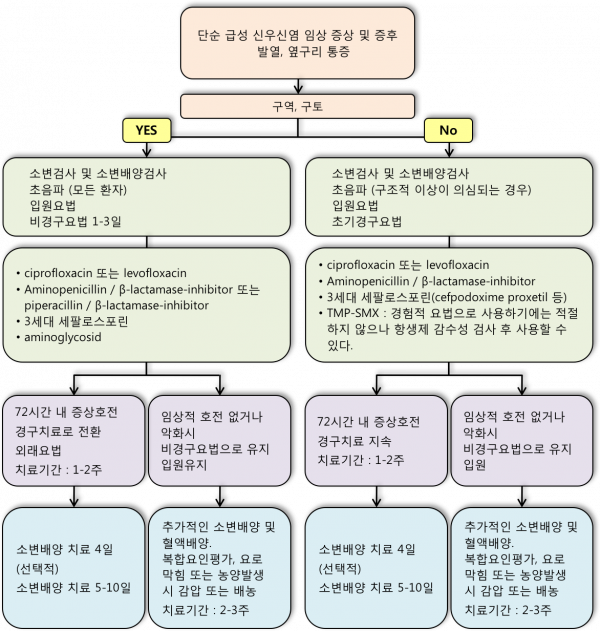
Figure 1. 단순 급성 신우신염의 임상적 치료에 대한 알고리즘
참고문헌
1. Karlowsky JA, Hoban DJ, Decorby MR, Laing NM, Zhanel GG. Fluoroquinolone-resistant urinary isolates of Escherichia coli from outpatients are frequently multidrug resistant: results from the North American Urinary Tract Infection Collaborative Alliance-Quinolone Resistance study. Antimicrob Agents Chemother 2006;50:2251-4.
2. Zhanel GG, Hisanaga TL, Laing NM, DeCorby MR, Nichol KA, Weshnoweski B, et al. Antibiotic resistance in Escherichia coli outpatient urinary isolates: final results from the North American Urinary Tract Infection Collaborative Alliance (NAUTICA). Int J Antimicrob Agents 2006;27:468-75.
3. Wie SH, Chang UI, Kim HW, Kim YS, Kim SY, Hur j, et al. Clinical features and antimicrobial resistance among clinical isolates of women with community-acquired acute pyelonephritis in 2001-2006. Infect Chemother 2007;39:9-16.
4. Ki M, Park T, Choi B, Foxman B. The epidemiology of acute pyelonephritis in South Korea, 1997-1999. American Journal of Epidemiology 2004;160:985-93.
5. Lee DG, Jeon SH, Lee CH, Lee SJ, Kim JI, Chang SG. Acute pyelonephritis: clinical characteristics and the role of the surgical treatment. J Korean Med Sci 2009;24:296-301.
6. Lee DS, Choe HS, Lee SJ, Bae WJ, Cho HJ, Yoon BI, et al. Antimicrobial susceptibility pattern and epidemiology of female urinary tract infections in South Korea, 2010-2011. Antimicrob Agents Chemother 2013;57:5384-93.
7. Scholes D, Hooton TM, Roberts PL, Gupta K, Stapleton AE, Stamm WE. Risk factors associated with acute pyelonephritis in healthy women. Ann Intern Med 2005;142:20-7.
8. Busch R, Huland H. Correlation of symptoms and results of direct bacterial localization in patients with urinary tract infections. J Urol 1984;132:282-5.
9. King C, Garcia Alvarez L, Holmes A, Moore L, Galletly T, Aylin P. Risk factors for healthcareassociated urinary tract infection and their applications in surveillance using hospital administrative data: a systematic review. J Hosp Infect 2012;82:219-26.
10. Jung YH, Cho IR, Lee SE, Lee KE, Kim JG, Jeon JS, et al. Comparative analysis of clinical parameters in acute pyelonephritis. Korean J Urol 2007;48:29-34.
11. Kim ME, Ha US, Cho YH. Prevalence of antimicrobial resistance among uropathogens causing acute uncomplicated cystitis in female outpatients in South Korea: a multicentre study in 2006. Int J Antimicrob Agents 2008;31 Suppl 1:S15-8.
12. Hwang BY, Lee JG, Park DW, Lee YJ, Kim SB, Eom JS, et al. Antimicrobial susceptibility of causative microorganisms in adults with acute pyelonephritis at one university-affiliated hospital in southwestern Seoul. Infect Chemother 2003;2003:277-82.
13. Wie S, Choi S, Lee D, Kim S, Kim S, Yoo J, et al. Antibiotic Sensitivity of the Causative Organisms and Use of Antibiotics in Women with Community-Acquired Acute Pyelonephritis. Korean J Infect Dis 2002;34:353-9.
14. Park JH, Wee JH, Choi SP, Park KN. Serum procalcitonin level for the prediction of severity in women with acute pyelonephritis in the ED: value of procalcitonin in acute pyelonephritis. Am J Emerg Med 2013;31:1092-7.
15. Ha YE, Kang CI, Wi YM, Chung DR, Kang ES, Lee NY, et al. Diagnostic usefulness of procalcitonin as a marker of bacteremia in patients with acute pyelonephritis. Scand J Clin Lab Invest 2013;73:444-8.
16. Velasco M, Martinez JA, Moreno-Martinez A, Horcajada JP, Ruiz J, Barranco M, et al. Blood cultures for women with uncomplicated acute pyelonephritis: are they necessary? Clin Infect Dis 2003;37:1127-30.
17. Mitterberger M, Pinggera GM, Colleselli D, Bartsch G, Strasser H, Steppan I, et al. Acute pyelonephritis: comparison of diagnosis with computed tomography and contrast-enhanced ultrasonography. BJU Int 2008;101:341-4.
18. Browne RF, Zwirewich C, Torreggiani WC. Imaging of urinary tract infection in the adult. Eur Radiol 2004;14 Suppl 3:E168-83.
19. Paick SH, Choo GY, Baek M, Bae SR, Kim HG, Lho YS, et al. Clinical value of acute pyelonephritis grade based on computed tomography in predicting severity and course of acute pyelonephritis. J Comput Assist Tomogr 2013;37:440-2.
20. Ha SK, Seo JK, Kim SJ, Park SH, Park CH, Lee HY, et al. Acute pyelonephritis focusing on perfusion defects on contrast enhanced computerized tomography(CT) scans and its clinical outcome. Korean J Intern Med 1997;12:122-7.
21. Naber KG, Schito G, Botto H, Palou J, Mazzei T. Surveillance study in Europe and Brazil on clinical aspects and Antimicrobial Resistance Epidemiology in Females with Cystitis (ARESC): implications for empiric therapy. Eur Urol 2008;54:1164-75.
22. Talan DA, Stamm WE, Hooton TM, Moran GJ, Burke T, Iravani A, et al. Comparison of ciprofloxacin (7 days) and trimethoprim-sulfamethoxazole (14 days) for acute uncomplicated pyelonephritis pyelonephritis in women: a randomized trial. JAMA 2000;283:1583-90.
23. Klausner HA, Brown P, Peterson J, Kaul S, Khashab M, Fisher AC, et al. A trial of levofloxacin 750mg once daily for 5 days versus ciprofloxacin 400 mg and/or 500 mg twice daily for 10 days in the treatment of acute pyelonephritis. Curr Med Res Opin 2007;23:2637-45.
24. Peterson J, Kaul S, Khashab M, Fisher AC, Kahn JB. A double-blind, randomized comparison of levofloxacin 750 mg once-daily for five days with ciprofloxacin 400/500 mg twice-daily for 10 days for the treatment of complicated urinary tract infections and acute pyelonephritis. Urology 2008;71:17-22.
25. Cronberg S, Banke S, Bergman B, Boman H, Eilard T, Elbel E, et al. Fewer bacterial relapses after oral treatment with norfloxacin than with ceftibuten in acute pyelonephritis initially treated with intravenous cefuroxime. Scand J Infect Dis 2001;33:339-43.
26. Colgan R, Williams M. Diagnosis and treatment of acute uncomplicated cystitis. Am Fam Physician 2011;84:771-6.
27. Stamm WE, McKevitt M, Counts GW. Acute renal infection in women: treatment with trimethoprim-sulfamethoxazole or ampicillin for two or six weeks. A randomized trial. Ann Intern Med 1987;106:341-5.
28. Richard GA, Klimberg IN, Fowler CL, Callery-D'Amico S, Kim SS. Levofloxacin versus ciprofloxacin versus lomefloxacin in acute pyelonephritis. Urology 1998;52:51-5.
29. Rubin RH, Shapiro ED, Andriole VT, Davis RJ, Stamm WE. Evaluation of new anti-infective drugs for the treatment of urinary tract infection. Infectious Diseases Society of America and the Food and Drug Administration. Clin Infect Dis 1992;15 Suppl 1:S216-27.
30. Wells WG, Woods GL, Jiang Q, Gesser RM. Treatment of complicated urinary tract infection in adults: combined analysis of two randomized, double-blind, multicentre trials comparing ertapenem and ceftriaxone followed by appropriate oral therapy. J Antimicrob Chemother 2004;53 Suppl 2:ii67-74.
31. Mouton YJ, Beuscart C. Empirical monotherapy with meropenem in serious bacterial infections. Meropenem Study Group. J Antimicrob Chemother 1995;36 Suppl A:145-56.
32. Giamarellou H. Low-dosage cefepime as treatment for serious bacterial infections. J Antimicrob Chemother 1993;32 Suppl B:123-32.
33. Naber KG, Savov O, Salmen HC. Piperacillin 2 g/tazobactam 0.5 g is as effective as imipenem 0.5g/cilastatin 0.5 g for the treatment of acute uncomplicated pyelonephritis and complicated urinary tract infections. Int J Antimicrob Agents 2002;19:95-103.
34. Naber KG, Llorens L, Kaniga K, Kotey P, Hedrich D, Redman R. Intravenous doripenem at 500 milligrams versus levofloxacin at 250 milligrams, with an option to switch to oral therapy, for treatment of complicated lower urinary tract infection and pyelonephritis. Antimicrob Agents Chemother 2009;53:3782-92.